Thay vì cắt cơ thắt h.ậu m.ôn để điều trị dị tật dị dạng h.ậu m.ôn trực tràng, phương pháp phẫu thuật mới do GS.TS.BS. Nguyễn Thanh Liêm, Chủ tịch Hội Ngoại nhi Việt Nam vừa trình làng tại BV. Nhi Đồng 2 sẽ giúp các bệnh nhi giảm tối đa các biến chứng.
Trước hàng trăm bác sĩ (BS) Ngoại khoa đến từ các bệnh viện (BV) tại TP.HCM và các tỉnh thành phía Nam, GS.TS.BS.Nguyễn Thanh Liêm trong vai trò phẫu thuật viên chính đã cùng TS.BS. Trần Thanh Trí, Trưởng khoa Ngoại Tổng hợp, Trưởng Nhóm Phẫu thuật Sơ sinh, Phẫu thuật Nội soi, BV. Nhi Đồng 2 (TP.HCM) mổ thị phạm 6 trường hợp dị dạng h.ậu m.ôn trực tràng.
Bệnh nhi đầu tiên được đưa vào phòng mổ là một b.é t.rai 3 tháng t.uổi ở Bà Rịa – Vũng Tàu. Người nhà đã thấy rất lo lắng khi bé hoàn toàn không có h.ậu m.ôn.”Dù được BS giải thích nhưng vợ chồng tôi cảm thấy rất lo lắng.Chỉ mong các BS phẫu thuật thành công để con tôi sau này có cuộc sống bình thường như bao người khác”, mẹ bé nói.
Cùng được đưa vào phòng mổ ngay sau đó là lần lượt các bệnh nhi từ 3 tháng t.uổi đến 8 tháng t.uổi. Tất cả đều mang những dị tật h.ậu m.ôn trực tràng, trong đó 1 bé bít h.ậu m.ôn hoàn toàn, 2 bé bị rò vào đường tiết niệu, 2 trường hợp rò ra tầng sinh môn.
Vì sao trẻ bị dịt tật h.ậu m.ôn?
PGS.TS.BS. Trần Ngọc Sơn, BV. Xanh Pôn (Hà Nội) cho biết, dị tật h.ậu m.ôn trực tràng xảy ra với tỷ lệ 1/4.000 – 5.000 trẻ sơ sinh. Dị tật h.ậu m.ôn trực tràng gặp ở trẻ nam và nữ tương đương nhau. Tuy nhiên, dị tật thể thấp chiếm 90% ở trẻ nữ còn trẻ nam chỉ 50%.
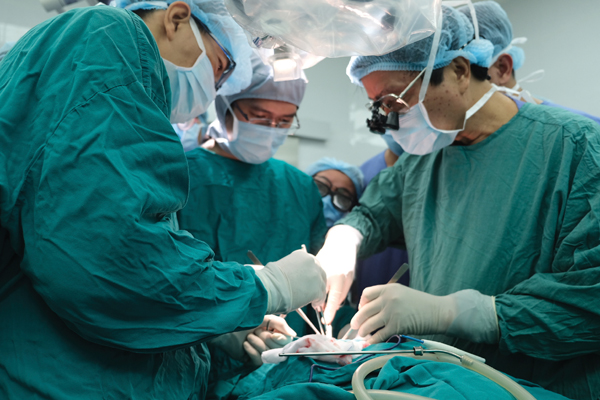
GS.Nguyễn Thanh Liêm (bên phải) cùng TS. Trần Thanh Trí trong một ca mổ thị phạm
Ở thời kỳ bào thai, quá trình hình thành trực tràng, bàng quang thông nhau trong một khoang gọi là ổ nhớp, phía dưới được bịt kín bằng màng ổ nhớp. Sau đó, màng ổ nhớp tiêu đi để hình thành phân biệt đường tiêu hóa – s.inh d.ục – tiết niệu thông với bên ngoài, vách tiết niệu – trực tràng hình thành phát triển xuống dưới phân chia trực tràng ra khối đường tiết niệu – s.inh d.ục.
Ở một đ.ứa t.rẻ, quá trình phân chia này xảy ra bất thường ở một giai đoạn nào đó sẽ gây dị dạng h.ậu m.ôn trực tràng. Nếu trẻ không được điều trị kịp thời có thể dẫn đến nôn trào ngược vào đường hô hấp gây t.ử v.ong đột ngột, n.hiễm t.rùng đường hô hấp; tắc ruột, vỡ ruột hoặc giãn đại tràng thứ phát…
Biểu hiện ở trẻ sơ sinh có dị dạng h.ậu m.ôn trực tràng là thường trẻ sẽ bị đẻ non, thiếu cân, mất nước, dị tật, phối hợp… Đa số biểu hiện hội chứng tắc ruột sau sinh như nôn, bụng trướng căng, không đi cầu phân su, hoặc tiêu phân su qua lỗ dò, hẹp h.ậu m.ôn.
Bệnh thường kèm theo các dị tật bẩm sinh khác, chiếm đến 40% – 70% các trường hợp, trong đó dị tật đường tiết niệu hay gặp nhất. Bệnh nguyên chưa rõ ràng, tuy nhiên, có một số đột biến đảo đoạn được phát hiện. Trẻ bị dị tật h.ậu m.ôn trực tràng có thể bị kèm theo nhiều dị tật và càng nhiều dị tật, bệnh càng nặng.
Thường thấy nhất là dị tật s.inh d.ục tiết niệu. Có khoảng 30 – 50% các trường hợp dị tật h.ậu m.ôn trực tràng có kèm theo các dị tật về s.inh d.ục tiết niệu. Mức độ thường gặp theo từng thể dị tật h.ậu m.ôn trực tràng. Có đến 84% trẻ bị rò trực tràng cổ bàng quang; 63% bị rò trực tràng niệu đạo t.iền liệt tuyến, rò trực tràng t.iền đình chiếm 47%, rò trực tràng niệu đạo hành 46%, h.ậu m.ôn không thủng, không có đường rò chiếm 31%.
Thực tế điều trị còn ghi nhận một số bệnh nhi dị tật h.ậu m.ôn trực tràng bị trào ngược bàng quang niệu quản, bàng quang thần kinh, phình to niệu quản, thận ứ nước, niệu quản lạc chỗ.
Dị tật s.inh d.ục cũng có thể kèm theo. Có khoảng 35% trẻ gái mới sinh còn ổ nhớp có ứ dịch â.m đ.ạo và 50% có cấu trúc Muller đôi hoặc tật nón tủy bám thấp. Có khoảng 25% trường hợp dị tật h.ậu m.ôn trực tràng bị nón tủy bám thấp. Bệnh nhân có thiểu sản xương cùng và các bất thường về hệ tiêt niệu thường có nón tủy bám thấp. Bệnh nhân bị dị tật h.ậu m.ôn trực tràng và nón tủy bám thấp có tiên lượng xấu về chức năng kiểm soát đại tiểu tiện về sau.
Một số trường hợp kèm theo dị tật về xương cùng và cột sống. Dị tật về xương cùng là dị tật xương hay gặp nhất. Tỷ lệ xương cùng quan trọng hơn số lượng xương cùng. Bệnh gặp ở 25% các bệnh nhân dị tật h.ậu m.ôn trực tràng thể cao, 10% ở thể thấp. Ngoài ra, bệnh nhân có thể bị các dị tật về tủy sống như thoát vị màng não tủy, bất thường về nhiễm sắc thể, bất thường về đường tiêu hóa…
Các loại dị tật h.ậu m.ôn trực tràng thường thấy là hẹp h.ậu m.ôn và hẹp h.ậu m.ôn màng; h.ậu m.ôn màng; h.ậu m.ôn bịt kín, trực tràng teo thành túi cùng đổ vào bàng quang, trước â.m đ.ạo, hoặc tầng sinh môn; teo trực tràng.
Kỹ thuật mới giảm biến chứng
Tại BV. Nhi Đồng 2, mỗi tuần bệnh viện có trung bình từ 1 – 2 trường hợp dị dạng h.ậu m.ôn trực tràng cần phẫu thuật. Từ trước đến nay, việc phẫu thuật điều trị các dị tật h.ậu m.ôn trực tràng là để cứu sống bệnh nhân, tạo ra một h.ậu m.ôn ở vị trí bình thường và đảm bảo cho bệnh nhân có khả năng đi đại tiện bình thường sau mổ. Tuy nhiên, muốn đạt được mục đích này cần phải bảo vệ và sử dụng được tối đa các yếu tố tham gia vào cơ thể đại tiện tự chủ như cơ thắt ngoài, cơ thắt trong, bóng trực tràng và hệ thống thần kinh chi phối.Cần phải chọn các kỹ thuật mổ phù hợp cho từng loại thương tổn.
TS.BS Trần Quốc Việt, Khoa Ngoại nhi, BV. Nhi Đồng 2, thông tin hiện nay, với sự phát triển của y học, nhiều phương pháp chẩn đoán, phẫu thuật, điều trị sau mổ dị tật h.ậu m.ôn trực tràng đã được ứng dụng và mang lại kết quả tốt cho nhóm bệnh nhân này. Tuy nhiên, kết quả phẫu thuật vẫn còn nhiều khó khăn và thay đổi tùy theo kinh nghiệm của từng trung tâm, của phẫu thuật viên, cũng như những phương pháp điều trị hỗ trợ sau phẫu thuật.
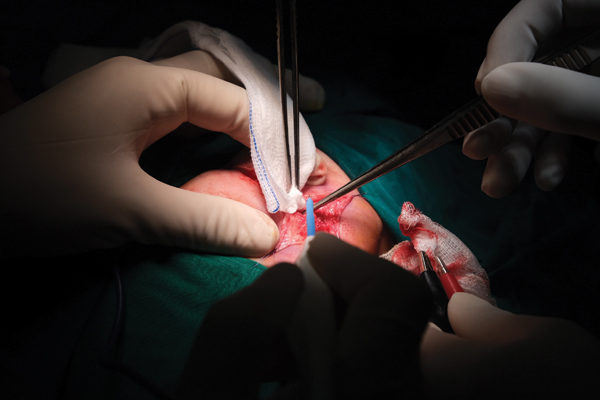
Kỹ thuật mới giảm biến chứng cho bệnh nhi sau mổ
Tùy theo mức độ bệnh mà BS quyết định các ca mổ, thường mỗi bệnh nhân phải trải qua ít nhất 2 cuộc phẫu thuật. Đầu tiên các bác sĩ làm h.ậu m.ôn tạm, sau 3 – 6 tháng mới làm tạo hình.Biến chứng sau mổ trước đây khá cao, chính vì thế các kỹ thuật mới, ít xâm lấn luôn được giới y khoa quan tâm.
Là người phát triển phương pháp phẫu thuật tối ưu hóa trong điều trị dị tật h.ậu m.ôn trực tràng, GS.TS.BS. Nguyễn Thanh Liêm, Chủ tịch Hội Ngoại nhi Việt Nam nhận xét, với các ca mổ thị phạm tại BV. Nhi Đồng 2, tất cả các bệnh nhi sẽ giữ được nguyên vẹn cơ thắt h.ậu m.ôn, đây là bộ phận quan trọng giúp kiểm soát việc đi đại tiện theo ý muốn.
“Cách mổ truyền thống có hai biến chứng rất đáng quan ngại, một là sau khi mổ xong, bệnh nhân đi tiêu không thể kiểm soát; theo thống kê của Mỹ, có đến 47% bệnh nhân mắc phải biến chứng này. Biến chứng thứ hai gặp ở 47% bệnh nhân sau mổ là táo bón, không thể đi đại tiện được”, GS.Liêm nói.
Cũng theo GS. Liêm, phương pháp mới không cắt vào cơ thắt h.ậu m.ôn mà bảo toàn hoàn toàn cơ thể.Trong phẫu thuật, các BS chỉ tạo một đường hở giữa cơ thắt, sau đó kéo ruột già xuống, rồi tạo hình h.ậu m.ôn.Đây là phương pháp hoàn toàn của Việt Nam, đã được một số nước có nền y học phát triển ứng dụng.
Dù tiên tiến hơn phương pháp cũ, tuy nhiên, ở phương pháp mới, sau khi mổ bệnh nhi phải được theo dõi các chức năng liên quan, nhất là tình trạng bàng quang co thắt có thể gây nên một số biến chứng sớm như hoại tử, n.hiễm t.rùng, xì; biến chứng muộn như rò, áp- xe, túi thừa… Một số trường hợp bị táo bón, són phân… hoặc chức năng tiết niệu gặp sự cố gây són tiểu, bàng quang thần kinh…
Lời khuyên của thầy thuốc
Phát hiện sớm dị tật h.ậu m.ôn trực tràng là điều cần làm để tránh biến chứng nguy hiểm.
Cần bình tĩnh đưa bệnh nhi đến bệnh viện sớm để được BS khám và tư vấn điều trị, không nên tự tìm cách điều trị tại nhà như tự nong h.ậu m.ôn cho những trường hợp thấy h.ậu m.ôn quá bé.
PHƯƠNG NGHI
Theo SK&ĐS
Nhật Bản hỗ trợ Bệnh viện Nhi đồng 2 tổ chức đào tạo ghép gan
Sáng 29-10, Bệnh viện (BV) Nhi đồng 2 đã ký biên bản ghi nhớ về việc hợp tác và tổ chức lớp đào tạo ghép gan với Trung tâm phẫu thuật Nhi thuộc Trường Đại học Kyushu (Nhật Bản). Đây là một trong những trung tâm lớn của Nhật Bản về ghép gan, đặc biệt là ghép gan t.rẻ e.m.

Toàn cảnh buổi ký kết
Theo BS-CK2 Trịnh Hữu Tùng, giám đốc BV Nhi đồng 2, ghép gan là một kỹ thuật khó, đòi hỏi sự phối hợp làm việc của nhiều ekip nội -ngoại khoa, ca ghép gan được thực hiện đầu tiên tại BV diễn ra vào năm 2005 và đến nay đã ghép được 13 trường hợp.
Sắp tới trung tâm phẫu thuật kỹ thuật cao và ghép tạng cho t.rẻ e.m tại Việt Nam sẽ được xây dựng và thông qua sự hợp tác này, sẽ giúp các bác sĩ BV Nhi đồng 2 nâng cao chuyên môn và cập nhật kiến thức trong lĩnh vực ghép gan phấn đấu trở thành một trung tâm ghép tạng nhi hàng đầu tại Việt Nam.

BS-CK2 Trịnh Hữu Tùng, Giám đốc BV Nhi đồng 2 phát biểu tại lễ ký kết
Dự kiến, các chuyên gia Nhật sẽ hợp tác để huấn luyện đào tạo đội ngũ phẫu thuật viên, gây mê hồi sức, trực tiếp hướng dẫn các ca ghép gan tại BV Nhi đồng 2; hỗ trợ tài liệu, dạy và học từ xa cũng như hội chẩn thường xuyên qua email hay qua hội thoại trực tuyến.
Trong tương lai, một số bác sĩ của BV Nhi sẽ được gửi qua Trung tâm Phẫu thuật nhi, Đại học Kyushu để học tập, thực hành và ngược lại trường Đại học Kyushu cũng gửi sinh viên qua BV Nhi đồng 2 để thực tập.
THÀNH SƠN
Theo SGGP
